- Що таке інгаляції при бронхіті
- Корисні властивості
- Які інгаляції робити
- Правила проведення
- З чим можна робити інгаляції небулайзером
- Препарати для інгаляції
- При хроническом бронхите
- У дітей
- Можно ли пить после ингаляции небулайзером
- Протипоказання
- Відео
Допоможіть розробці сайту, ділитися статтею з друзями!
Захворювання нижніх дихальних шляхів завжди вимагають не тільки системного лікування - важлива роль в боротьбі з ними відводиться місцевим використання ліків, і забезпечити максимальний ефект від їх застосування допомагають інгаляції. Особливо значимою дана процедура є під час бронхіту: лікар може призначити її і для усунення симптомів, і з терапевтичною метою. Як її провести і який інгалятор використовувати?
Що таке інгаляції при бронхіті
Терапевтична методика, назва якої походить від латинського слова «inhalo», що означає «вдихаю», базується на введенні лікарських засобів, що мають форму пара, диму або газу, через вдих. При хворобах нижніх дихальних шляхів він здійснюється ротом. Пульмонологи виділяють такий метод лікування бронхіту серед інших, оскільки тільки за допомогою інгаляційного введення ліків можуть проникати дуже глибоко, доходячи навіть до альвеол. Ефект від терапії подвійний:
- системний - вплив на організм повністю;
- місцевий - зняття симптомів хвороби.
Корисні властивості
Ефект, який ви отримуєте від такої процедури, частково визначається використаним лікарським засобом: можна впливати на патогенні мікроорганізми, прибирати прояви алергії, знімати запалення. Якщо не акцентуватися на складах розчинів, інгаляційне введення корисних речовин дає:
- полегшення дихання;
- розрідження густого мокротиння і стимуляція її виведення з гортані і глотки;
- позитивний вплив на кровопостачання ураженої слизової;
- зволоження дихальних шляхів;
- посилення мікроциркуляції в тканинах, що стимулює регенеративні процеси в клітинах.

Які інгаляції робити
Існує кілька різновидів такої процедури. Загальна і усереднена класифікація - підрозділ на гарячу і холодну методику: остання з небулайзером або використанням аерозолів, а гаряча увазі вдихання пара від лікувальних складів. При бронхіті можуть використовуватися всі версії інгаляційної терапії, вибір між ними повинен зробити лікар, спираючись на скарги пацієнта. Основні відмінності цих процедур:
- Парова - класична методика вдихання гарячої пари (рідина, від якої він виходить, має температуру 50-55 градусів, щоб не сталося опіку). Чи не застосовується при температурі, не рекомендована маленьким дітям.
- Тепловологої - із застосуванням лужних розчинів, температура рідини в межах 30-40 градусів, підтримується постійно.
- Волога - має на увазі використання аерозолів з лікарськими препаратами, переважно протизапальними і антибактеріальними. Виконувати її бажано під контролем лікаря, оскільки тут важливо грамотно підібрати ліки. Температура рідини - 30 градусів. Процедура підходить дітям до року.
- З небулайзером - за допомогою спеціального апарату, що перетворює рідину в аерозоль. Найбезпечніша методика.
небулайзером
Застосування компресорного інгалятора спочатку практикувалося в лікуванні нападів астми, але пізніше лікарі почали його рекомендувати і особам, які страждають від бронхіту. Працює прилад просто: в основний відділ заливається лікувальна рідина, яка впорскується в вигляді аерозолю в глотку. Розмір частинок настільки малий, що вони досягають трахеї і опускаються нижче, можуть дійти навіть до легеневих альвеол, тому сеанси з небулайзером призначають при всіх захворюваннях нижніх дихальних шляхів. До плюсів методики можна віднести і:
- можливість використання великої кількості лікарських рідин;
- отримання терапевтичного ефекту, а не симптоматичного;
- в залежності від залитого складу процедура буде не тільки зволожувати і сприяти розрідженню мокротиння, а й надавати протиалергічну дію (знімати набряк), вбивати патогенні мікроорганізми на слизовій;
- безпечний для маленьких дітей;
- можна проводити при ГРВІ з температурою;
- немає ризику отримати опік слизової оболонки.
Недоліків у небулайзера і проводиться з ним процедури мало: основним мінусом є ціна приладу. Лікарські рідини теж потрібно підбирати під кожну його різновид, оскільки існує кілька версій приладу, що розрізняються за механізмом дії:
- ультразвукові - руйнують високомолекулярну структуру антибіотиків і муколитиков, тому для інгаляцій лікарськими препаратами (при бронхіті вони обов'язкові) не підходять;
- компресорні - під тиском розбивають рідина на частинки величиною менше 0, 5 мкм (для лікування бронхіту і інших захворювань нижніх дихальних шляхів використовують 0, 4-0, 2 мкм), але володіють великими розмірами і підходять тільки для проведення інгаляції в вертикальному положенні;
- електронно-сітчасті (мембранні) - не руйнують структуру ліки, але мають високу вартість.
парові
Традиційний спосіб проведення інгаляцій, що практикується ще з радянських часів, і до того, як в аптеках з'явилися спеціальні прилади, процедуру проводили з використанням великої каструлі, де переважно варили картоплю, або чайника, куди був залитий окріп. Проблема полягала лише в необхідності знаходитися поряд з плитою, щоб відбувався постійний підігрів рідини, але схема для всіх варіантів парової інгаляції (з приладом і без) залишалася незмінною:
- Рідина (переважно відвари лікарських трав) нагрівалася до кипіння.
- Хворий сідав, нахилившись над ємністю, звідки виходить пар.
- Накрившись з головою товстим рушником або ковдрою, хворий дихав парою 10-20 хв. (Залежить від декількох факторів).
Після такої процедури потрібно провести півгодини-годину під ковдрою, оскільки тіло починає потіти, а голову бажано накрити хусткою (вона стає мокрою в процесі). Ключовим плюсом заходу є зволожуючий ефект, який вона чинить на слизову, і її прогрів, тому таку методику радять застосовувати навіть при перших симптомах хворого горла. Додатково гаряча пара допомагає:
- пом'якшити сухий кашель;
- стимулювати відходження мокроти;
- зменшити біль в гортані.
Симптоматика ж парової інгаляції майже не блокується, корисні речовини до бронхів теж не доходять. У деяких ситуаціях процедура навіть може нанести шкоду: якщо у хворого висока температура і гнійні процеси в горлі, дихати парою не можна, а при сильному набряку гортані і запаленні слизової ситуація тільки погіршиться через розширення судин, не виключений навіть опік дихальних шляхів. Суб'єктивним мінусом парової інгаляції лікарі називають і недовговічною ефект, тому до такої методики при захворюванні бронхів вдаються рідко.
Правила проведення
Інгаляції відносяться до лікувальних процедур, навіть якщо виконуються парою від вареної картоплі або відвару ромашки, тому при їх виконанні потрібно чітко дотримуватися всіх правил, а перед початком терапії обов'язково слід проконсультуватися з лікарем. На підставі симптоматики конкретної стадії бронхіту підбирається безпечний для поточного стану вид інгаляції, а після в силу вступають загальні правила для такої процедури:
- Тепловлажние і парові методики виконують тільки при нормальній температурі тіла.
- Скомбінований з астмою бронхіт вимагає проведення інгаляцій тільки під контролем лікаря, і якщо використовуються лікарські препарати, то виключно з бронхорасширяющим властивістю.
- Проведення процедури допускається тільки через годину після фізичного навантаження і 1, 5-2 ч. Після прийому їжі.
- Яка б методика не використовувалася, вдих робиться ротом, а випускають повітря носом. Дихання повинно бути спокійним і глибоким. Розмовляти можна.
- Тривалість терапії визначається станом хворого і вибраною методикою, але дихати парою рекомендовано не довше 15-ти хв., А з небулайзером взаємодія відбувається протягом 5-10 хв.
- Що залишився в небулайзере розчин на наступний сеанс не переносять, а виливають: користуватися можна тільки свіжим.
Якщо лікування бронхіту інгаляційним методом вимагає використання декількох лікарських засобів, що поставляються тільки в форматі аерозолів через небулайзер, їх необхідно застосувати в правильному порядку. Точну схему варто узгодити з лікарем, але переважно використовується така черговість:
- Бронхорасширяющие розчини (бронхолітики).
- Відхаркувальні склади (обов'язково зробити перерву між процедурами в 15-30 хв.).
- Решта препарати - антисептики, антибіотики, гормональні засоби, протизапальні: їх застосування дозволено тільки після позбавлення від відійшла мокротиння.

З чим можна робити інгаляції небулайзером
Яку рідину залити в такий прилад, визначається його типом і часто вказується в прикладається виробником інструкції. Лікарі ділять всі терапевтичні склади для влаштування на 3 категорії: рідкі аптечні лікарські засоби, трав'яні відвари (рецепт підбирають по стадії і симптоматиці хвороби) і розчини на основі солі, соди, ефірних масел. Не виключається застосування мінеральної води. Перед тим як залити в прилад обрану рідину, потрібно провести підготовку:
- Промити теплою водою резервуар для лікарського засобу.
- Заповнити його розчином для інгаляції.
- Маску, яка прикладається до лиця, обробити антисептиком або мильною водою.
- Включити прилад (більшість устройствработают від мережі).
З морською сіллю
Найдешевше засіб, яке можна залити в основний відділ небулайзера - сольовий розчин: він має антисептичні властивості, усуває патогенні бактерії і надає відхаркувальний ефект. Враховуйте, що сольовий розчин обов'язково потрібно чергувати з складами, здатними зволожувати слизову (переважно це трав'яні відвари), інакше ви її пересушити. Такий склад при бронхіті і захворюваннях дихальних шляхів допомагає:
- зняти набряк з носоглотки;
- послабити відчуття закладеності носа;
- зменшити частоту нападів кашлю;
- стимулювати відновлення слизової, травмованої сухим кашлем.
Сольові інгаляції небулайзером роблять до 4-х р / добу, класичні рецепти лікарського розчину безпечні для маленьких дітей і вагітних жінок. Готувати засіб бажано з використанням фізрозчину, щоб запобігти пересушування слизової. Пара найдієвіших рецептів:
- Прокип'ятити 1 л фільтрованої води. Розвести в ній 3 ст. л. морської солі, чекаючи повного розчинення крупинок. Влити 3 мл фізрозчину, коли рідина охолоне до кімнатної температури. Перелити в небулайзер.
- Довести до кипіння 1 л води, висипати туди 15 г морської солі. Коли вона розчиниться, а розчин охолоне, додати 1 краплю ефірного масла сосни.

З содою
У деяких інструкціях до небулайзеру вказуються вимоги щодо розчинів, які можна з ним використовувати. Содовий фахівці рекомендують робити через розбавлення фізрозчином (0, 9% -й розчин кухонної солі), купленого в аптеці препарату «сода-буфер». Якщо ж ви вирішили готувати лікувальний склад самостійно, скористайтеся класичним рецептом - 1 ч. Л. соди на 1 л фізіологічного розчину, розмішувати до розчинення сухого продукту. Доповнити засіб можна ефірною олією евкаліпта. Кілька моментів содової інгаляції:
- У дітей процедура з таким складом не повинна бути тривалою - максимальний час складає 5 хв. (Початкова - 3 хв.). Якщо дитині менше 7-ми років, процес контролює лікар.
- Між сеансами інгаляційного лікування содовим розчином потрібно вичікувати 4-5 ч.
- Вагітні при вираженому токсикозі соду не використовують.
З евкаліптом
Відмінним антисептичні властивості, ранозагоювальну і антибактеріальним володіє ефірна олія евкаліпта, що застосовується для інгаляцій при захворюваннях нижніх і верхніх дихальних шляхів. Якщо хвороба ускладнена частими бронхоспазмами, таким рецептом користуватися не можна. Рецепти прості, підходять дорослим і дітям:
- Розвести в 200 мл фізрозчину 2 краплі ефірного масла евкаліпта, перемішати. Взяти 3 мл для процедури.
- Змішати 200 мл фізрозчину і 10 крапель настоянки на основі масла евкаліпта. Для небулайзера використовувати тільки 3 мл отриманого розчину.
Сеанси інгаляцій з таким складом проводять 2 р / день, курс лікування може тривати місяць, якщо немає побічних реакцій (задуха, бронхоспазм). При пошкодженнях слизової дихальних шляхів, кашлюку і у дітей віком до 3-х років процедура не проводиться. Враховуйте, що ефірне масло евкаліпта не застосовується спільно з антибіотиками і гормональними ліками.
масла
При відсутності алергії на ефірні масла (і коли в інструкції до ингалятору немає заборон на використання такого продукту) можна їх використовувати в якості природних антисептиків і протизапальних. Стандартний розчин для інгаляційного введення - 3-5 крапель на 200 мл фізрозчину або фільтрованої води. Використовуються масла:
- сосни;
- лаванди;
- кедра;
- туї;
- ялівцю;
- чайного дерева.
З травами
Якщо хворого мучать гострі напади кашлю, в небулайзер можна заливати трав'яні відвари і настої, тільки їх потрібно ретельно проціджувати. Відмінний ефект дають шавлія, багно, мати-й-мачуха, м'ята, материнка, календула, звіробій, листя малини. Готують їх стандартним способом - заварюють 1 ч. Л. трави склянкою окропу, використовуючи 1 рослина або суміш. Наполягати потрібно 20-30 хв., Після чого остудити до кімнатної температури.

З часником
Безпечним природним антисептиком є соки цибулі та часнику, які можна вливати в небулайзер, але тільки добре відфільтрувавши через складену в 3 шари марлю і розвівши водою (використовується пропорція 1:20). Якщо мучить сухий кашель, робіть менш концентрований розчин - 1:40. До фізіологічного розчину додають всього 3 краплі на 5 мл. Процедуру проводять 1-2 р / добу.
Вода для інгаляцій
Використання мінеральних вод без газів і із слаболужною реакцією (Боржомі і Нарзан) показано при сильному сухому кашлі, поганому відділенні мокроти. Корисні такі інгаляції при обструктивному бронхіті у дітей, коли молоді батьки побоюються застосовувати аптечні медикаменти. Протипоказань до даного засобу немає, розводити мінеральну воду не потрібно. Застосовується вона 4 р / добу.
Препарати для інгаляції
У кожному різновиді інгалятора існують свої вимоги до складів, які можуть з ним використовуватися, тому підбір ліки проводиться спільно з лікарем. Основними ж групами засобів, що призначаються для лікування бронхіту і інгаляційного введення за допомогою небулайзера, є:
- бронхолітики (Фораділ, Асталін);
- муколітики (АЦЦ, Лазолван);
- противірусні та імуномодулятори (Деринат, Інтерферон);
- протизапальні антисептики (Хлорофіліпт, Гентамицин);
- протиалергічні (кромогексал);
- антибіотики (Флуімуціл);
- глюкокортикоїди (дексазон, Пульмикорт);
- від кашлю (Туссамаг).
бронхолитики
Ліки, що знімають напругу з м'язів бронхів, в інгалятор при бронхіті вводяться постійно: вони усувають симптоми задухи, задишку. Найпростіший засіб - сульфат магнію, який потрібно розводити фізіологічним розчином 1: 2. Решта препарати цієї групи діляться на 2 основні категорії за механізмом дії: холінолітики (Атровент) блокують периферичні нервові закінчення, адреноміметики вибірково впливають на рецептори в дихальних органах. Працювати останні лікарські засоби можуть на одному з 4-х компонентів:
- тербуталін;
- кленбутерол;
- сальбутамол;
- фенотерол.
Адреноміметики теж мають свою класифікацію - найпопулярнішими є засоби короткої дії, що дає моментальний ефект, що виявляється через 15 хв .: Фенотерол, Сальгім, Стерінеб Саламол, Беродуал. Менш поширені препарати тривалої дії - Серевент, Салметер, Кленбутерол. Найдієвіші бронхолитические ліки для небулайзера при бронхіті:
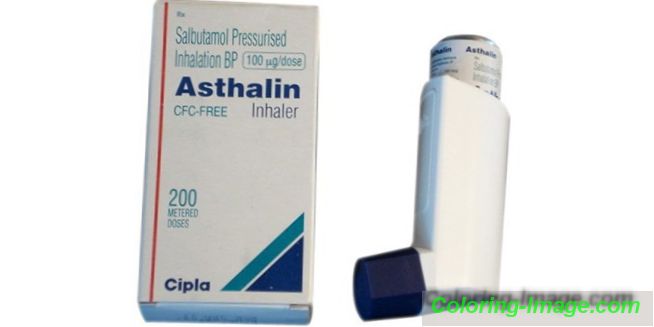
- Асталін - адреноміметик короткого дії на сальбутамол (120 мкг), призначається при хронічному обструктивному бронхіті, має велику кількість протипоказань та побічних ефектів, не використовується у вагітних. Доросла доза - до 200 мкг активної речовини.
- Беротек - працює на Фенотеролу (1 мг / мл), впливає на бронхоспазми будь-якої етіології, не призначається при аритмії, тахікардії. При діабеті, гіпертонії і дітям до 6-ти років - з обережністю. Дозування для дорослих становить 10-20 крапель (важкі напади - 40 крапель).
антибіотики
Якщо при бронхіті спостерігається гнійний вміст в відходить мокроті, лікарі призначають коротким курсом вводити інгаляційно антибіотики: вони вбивають патогенну мікрофлору, запобігаючи починається пневмонію, абсцеси легенів. Обов'язкові вони до призначення і при супроводжуючих бронхіт респіраторних захворюваннях і хворобах ЛОР-органів. Список призначених препаратів-антибіотиків короткий:
- Флуімуціл - антибіотик з Муколитики (тіамфенікол з ацетилцистеином), тому крім впливу на бактерії ліки допомагають розріджувати густе мокротиння. При сухому кашлі не використовується, заборонений при анемії, хворобах крові, нирок, печінки. У дітей віком до 2-х років - з обережністю. Інгаляційне введення практикується до 2-х р / добу по 250 мг.
- Гентаміцин - володіє широкою антибактеріальну активність проти аеробних бактерій. Доросла дозування - 2 мл на 3 мл фізрозчину. Протипоказаний дітям до 2-х років, при нирковій недостатності.
- Тобраміцин - аміноглікозид, працювати починає вже через 10 хв. Призначається при інфекціях, спровокованих синьогнійної палички, дітям дозволено з 6-ти років. У вагітних не використовується. Інгаляційне введення практикується по 2 ампули в день, курс - 28 діб.
антисептики
На початковій стадії бронхіту для запобігання розвитку вірусної інфекції, бактеріальної або грибкової лікарі радять проводити курс інгаляцій з антисептичними засобами: Мірамістин, Хлоргексидин, Ротокан, Хлорофіліпт. З більш складних - Диоксидин, Фурацилин. Більшість з них безпечні (виключаючи Диоксидин), мають мінімальне число протипоказань. Особливо лікарі виділяють антисептики рослинного походження:
- Хлорофіліпт - екстракт евкаліпта, знімає набряк з бронхіальних стінок. Використовується 3 р / добу. Розлучається з фізіологічним розчином 1:10.
- Ротокан – содержит экстракт ромашки, тысячелистника и календулы, помогает при обострении инфекционных заболеваний, поскольку обладает противовоспалительным свойством, увлажняет слизистую. Разводится в пропорции 1:40.
імуномодулятори
Общеукрепляющее воздействие на организм оказывает ингаляционное введение препаратов-иммуномодуляторов: они безопасны, могут комбинироваться с любыми лекарственными средствами. Работают за счет активизации клеточного иммунитета, необходимы при любых респираторных заболеваниях. Переважно лікарі рекомендують:
- Деринат – дезоксирибонуклеат натрия, применяется при вирусных инфекциях дыхательных путей. Для небулайзера разводится физраствором 1:1, используется 2 р/день.
- Интерферон – безопасен, назначается с целью профилактики и на ранней стадии болезни. Разведение простое: во флакон с порошком вливается теплая вода до объема в 2 мл. Максимальное число процедур за сутки – 4.
Гормональные ингаляции
Если заболевание находится в тяжелой стадии, имеет аллергическую природу, сопровождается сильным воспалительным процессом (не устраняющимся иными методами), комбинируется с ларингитом, фарингитом, легочными болезнями, врач назначает гормональные препараты. Базируются они на будесониде или дексаметазоне, относятся к группе глюкокортикоидов: Будесонид, Декамед, Дексавен, Пульмикорт. Ингаляционно они провоцируют меньше побочных реакций, чем при остальных способах введения. Найефективніші:
- Пульмикорт (будесонид) – у детей используется с 6-ти мес., при инфекциях бактериальной, грибковой и вирусной природы запрещен. Суточная доза для взрослых во время тяжелой стадии бронхита – 2 мг, детская – до 1 мг. Назначается на короткий срок в 3-5 суток.
- Дексазон (дексаметазон) – относится к системным препаратам, поэтому действие преимущественно общее, а не местное. Имеет большое количество противопоказаний, доза определяется врачом.
При хроническом бронхите
Длительное течение болезни провоцирует осложнения на сердце и легкие, поэтому выбирать лекарства для ингаляционного введения требуется с врачом – не исключено, что такая процедура больному не рекомендована. Если в хронической форме наблюдается обструктивный бронхит, эфирные масла, настои лекарственных растений использовать нельзя: они провоцируют усиление аллергии. На фоне обострения проведение процедуры происходит с интервалом в 20 мин. с использованием препаратов фенотерола или сальбутамола, а после добавляют комбинированные средства с глюкокортикоидом:
- Серетид;
- Биастен;
- Симбикорт Турбухалер.
У дітей
Главный момент, на котором акцентируют внимание педиатры – ребенку нежелательно дышать паром: используйте небулайзер, чтобы не обжечь слизистую. Прибор, купленный для малыша, должен иметь автоматическую регулировку подачи аэрозоля, чтобы контролировалась дозировка лекарств. Еще несколько важных правил:
- Разбавлять лекарственные препараты для детей можно только физраствором, чтобы не спровоцировать отек слизистой.
- На 1 процедуру используют на больше 3-х мл препарата.
- Следите за равномерными вдохами и выдохами ребенка, не давайте ему отвлекаться во время сеанса лечения.
Лекарственные растворы для ингаляции небулайзером при бронхите у детей подбираются исключительно педиатром, даже если на упаковке указан безрецептурный отпуск. Дозировки тоже желательно считать с врачом, а не самостоятельно по инструкции. Хорошо себя зарекомендовали следующие препараты:
- Лазолван (амброксол) – разжижает мокроту, используется при сильном кашле. Применяется даже у самых маленьких (от года), но не совмещается с противокашлевыми средствами. Длительность лечения амброксолом ингаляционно не должна превышать 5 суток.
- Беродуал – бронхолитик быстрого действия, почти лишен противопоказаний, хорошо переносится и назначается малышам с 2-х лет. Применяется для снятия бронхоспазмов, интервал между сеансами должен составлять 4 ч.
- Атровент – бронхолитик пролонгированного действия (сохрянется 5-6 ч.), обладающее меньшей эффективностью в сравнении с препаратами фенотерола, но более безопасное для детей.
Можно ли пить после ингаляции небулайзером
По отношению к приему пищи врачи выдвигают жесткий запрет – кушать после процедуры можно только через час, чтобы предотвратить побочные реакции со стороны пищеварительного тракта. Пить тоже нежелательно, поскольку все частички лекарств, осевшие на стенках, сразу же смоются в пищевод, что сведет эффект от лечения к нулю. Первые полчаса после сеанса следует сидеть с закрытым ртом и даже не разговаривать. Если вы чувствуете сильную сухость во рту, можете набрать 1-2 ст. л. чистой воды и держать под языком.
Протипоказання
Ингаляционное введение лекарственных средств (будете вы использовать классический паровой ингалятор или небулайзер) считается более безопасным, чем их пероральный прием, по эффективности сравнивается с внутривенными инъекциями. Полный список противопоказаний определяется конкретным лекарством, которое вливается в небулайзер при бронхите, но преимущественно процедуру запрещают лицам, у которых наблюдаются:
- легенева недостатність;
- емфізема;
- гіпертонія;
- серцева недостатність;
- активное кровохарканье;
- аллергия на компоненты лекарственного средства;
- аритмія, тахікардія;
- бронхіальна астма;
- перенесенный инфаркт и мозговое кровоизлияние.