У більшій частині жінок віком до 45 років хоча б раз виникали гінекологічні проблеми. Останні погіршують процеси життєдіяльності організму, оскільки від роботи репродуктивної системи безпосередньо залежить жіноче здоров'я. Однією з найпоширеніших хвороб є маткова субсерозна міома.
Що таке субсерозна міома матки
Це доброякісна гормонозалежна пухлина, що з'являється на зовнішній частині матки, в м'язових тканинах. Зростання новоутворення відбувається в порожнині малого тазу. Зовні міома нагадує вузол з широкою основою або тонкою ніжкою, через які здійснюється її харчування. Освіти можуть бути одиничними або множинними. Міоматозний вузол покриває капсула, яка відокремлює його від навколишніх тканин, розмір пухлини, як правило, обмежується 10 см.
Завдяки зовнішньої локалізації і напрямку росту, субсерозна міома вважається однією з найшкідливіших. У жінок з цим захворюванням розміри матки не збільшуються, а менструальний цикл залишається стабільним. Крім того, при такій патології не виникає складнощів з настанням вагітності. Труднощі із зачаттям можуть спостерігатися лише при розташуванні субсерозного новоутворення біля маткової труби, внаслідок чого остання стискається. Проте, наявність миоматоз може стати причиною переривання вагітності.
причини
До числа основних факторів, через які у жінок розвиваються доброякісні утворення в матці, відносяться гормональні перебудови. На думку лікарів, новоутворення не може сформуватися в здоровому тілі, тому для його виникнення потрібні певні причини. До таких належать:
- оперативні маніпуляції в жіночій сечостатевій системі (вискоблювання, аборти, лапароскопія, пр.), які травмують м'язові тканини матки, чим провокують зростання міоми;
- генетична схильність до патології;
- наявність в анамнезі операцій з видалення маткових пухлин;
- функціональні проблеми в надниркових залозах, щитовидній залозі;
- тривалий прийом гормональних протизаплідних засобів;
- різного типу запалення, інфекції в сечостатевій системі;
- наявність новоутворень в молочних залозах або придатках.
Крім основних причин, за якими часто утворюються маткові субсерозні міоми, існує ряд факторів, що стимулюють розвиток новоутворень. Збільшують ризик захворювання:
- ендокринні порушення (міома частіше виникає у жінок перед клімаксом або під час нього, при зміні звичного співвідношення гормонів естрогену і прогестерону);
- ожиріння;
- стреси, психоемоційне перевтома;
- надмірні фізичні навантаження, пр.
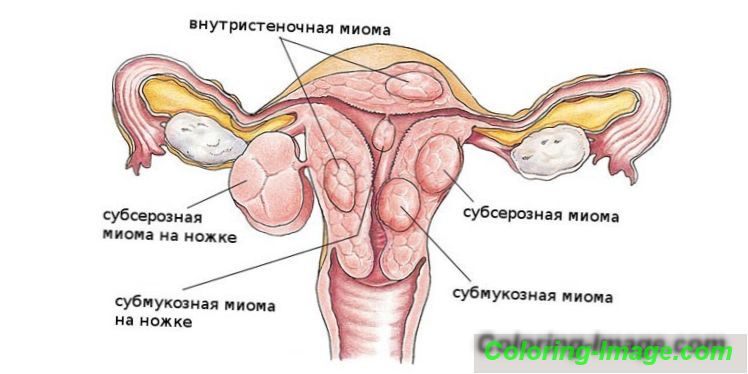
різновиди
Міоматозного вузли субсерозного типу можуть утворюватися групами або виникати як одна пухлина. Множинні освіти діагностуються рідше, але для них характерна більш виражена болюча симптоматика. Якщо новоутворення ростуть, відбувається здавлювання сусідніх структур, внаслідок чого порушується діяльність останніх. Крім цієї класифікації, міоми матки діляться на інтрамуральні і інтерстиціальні види. Розглянемо кожен з них детальніше:
- Інтрамуральний вид. Локалізується на зовнішньому шарі матки, вважається відносно безпечним освітою, оскільки не впливає на репродуктивні здібності жінки. Утворюється інтрамуральна пухлина з гладких тканин і сполучних волокон. Така міома протікає, як правило, легко.
- Інтерстиціальний тип. Утворюється в структурі маточного тіла, але зростає у напрямку до порожнини малого таза. Такого типу освіту відноситься до змішаних пухлин і трохи відрізняється від традиційної субсерозной міоми. Інтерстиціальний вузол розвивається в м'язовому шарі, тому викликає деяке збільшення тіла матки. Новоутворення здатне негативно впливати на навколишні структури, але його розмір практично ніколи не перевищує 10 см в діаметрі.
стадії розвитку
Будь-яке захворювання, включаючи субсерозну міому матки, легше і швидше лікується на ранніх стадіях. Всього виділяють три етапи розвитку пухлини, кожному з яких притаманні специфічні ознаки:
- Перший етап. Вузол активно зростає, в ньому протікають повноцінні обмінні процеси, спостерігається підвищена проникність судин.
- Другий етап. Характеризується швидким прогресуванням, але виявити новоутворення без мікроскопічних досліджень в цей час поки неможливо.
- Третій етап. Міома без праці виявляється під час лікарського огляду.
Ознаки субсерозной міоми матки
Близько третини випадків захворювання протікає без вираженої клінічної картини, і миоматоз виявляється лише при плановому відвідуванні гінеколога. Така ситуація особливо часто спостерігається при інтрамуральних пухлинах і вузлах маленького розміру. Інтенсивність симптоматики залежить від таких факторів, як розташування, кількість і розміри вузлів, морфологічні особливості. Жінки можуть скаржитися на такі неприємні явища, як:
- болю в області очеревини, над лобком, в районі попереку;
- рясні, тривалі менструації з вираженим больовим синдромом;
- наявність згустків в менструальних виділеннях;
- відчуття тяжкості, стискання внизу живота;
- кров'янисті виділення поза періодом менструацій.
Максимально виражені прояви хвороби відзначаються у жінок з хворої або множинної міомою. При цій патології порушуються функції близько розташованих органів, розвивається безплідність, може виникнути проблема з виношуванням дитини. Болі, які супроводжують миоматоз, мають різне походження. Субсерозна інтерстиціальна міома матки невеликих розмірів проявляється болючими, тривалими і рясними менструаціями.
При активному зростанні пухлин у жінок відзначаються перманентні болю ниючого типу. Відмирання вузла (некроз) супроводжується вираженим больовим синдромом, ознаками інтоксикації, підвищенням температури тіла. Така ситуація виникає при субсерозной міомі з ніжкою. Якщо остання занадто тонка, є небезпека її перекручення, внаслідок чого порушується живлення пухлини. У таких випадках розвивається гострий больовий синдром, обумовлений перитонітом і вимагає оперативного хірургічного лікування.
Якщо пухлина велика, порушується робота прилеглих органів - це призводить до прискореного сечовипускання, запорів. У деяких жінок міома здавлює сечовід, через що порушується відтік сечі з нирок. Одним з основних клінічних проявів субсерозной пухлини є больовий синдром, який локалізується в нижній частині живота або попереку.
Болі з'являються внаслідок натягу зв'язок матки і тиску вузла на нервові сплетення малого тазу. При порушенні кровообігу больовий синдром загострюється. Міома може мати різноманітну клінічну картину, але частіше проявляється такими трьома симптомами:
- кровотечі;
- порушення функцій суміжних органів;
- больовий синдром.
ускладнення
Субсерозний міоматозний вузол іноді стає причиною загину шийки матки під час ходьби і в цій частині тіла виникають больові відчуття. Патологія становить небезпеку для життя жінки, якщо перекручується ніжка новоутворення. Таке ускладнення може розвиватися при різких рухах. Судини пережимаються, внаслідок чого починається некроз тканин. В особливо важких ситуаціях трапляється зараження крові або перитоніт.
Про розвиток ускладнень говорить гострий біль. Вона може виникнути на тлі центрального некрозу міоматозної пухлини або обширного крововиливу в тканини. При перекруте ніжки розвивається клінічна картина гострого живота. Передня черевна стінка стає напруженою, відчувається хворобливість при пальпації живота в області таза, спостерігається гіперемія. Виражений переймоподібний больовий синдром здатний привести до:
- шокового стану;
- зміни функціонування життєво важливих органів;
- зниження тиску (іноді з втратою свідомості);
- підвищення температури і виникнення інтоксикації (при гематогенному заносі бактерій).
діагностика
Субсерозна фіброміома матки може бути запідозрений при огляді. Під час пальпації доктор визначає неоднорідність органу, нерівність його стінок, наявність новоутворення в нижній частині черевної порожнини. У деяких хворих живіт збільшений за відсутності зайвої ваги. Субсерозний вузол в матці не обмежує рухливості органу. У струнких жінок іноді вдається визначити за допомогою пальпації, що новоутворення гладке, що не спаяні з оточуючими органами.
Після збору анамнезу (розповіді пацієнтки про скарги, можливих генетичних захворюваннях) гінеколог призначає ряд лабораторних досліджень. Діагностика патології включає:
- Загальний, гормональний і біохімічний аналіз крові. Проводяться для виключення запальних процесів. Крім того, загальне дослідження крові допомагає визначити ступінь супутньої анемії і оцінити інтенсивність запальної реакції організму.
- УЗД. Це основний діагностичний метод, що допомагає виявити захворювання, розмір субсерозного вузла, його структуру і положення. Крім того, за допомогою ультразвукового дослідження оцінюють стан прилеглих до матки органів. Можуть бути використані як вагінальний, так і чрезабдомінальний датчики. УЗД використовують і для динамічного спостереження за ростом міоми. Методика дозволяє своєчасно побачити ознаки виникнення злоякісної пухлини (малігнізації) пухлини.
- КТ і МРТ. Проводять, щоб визначити розміри, розташування вузла в порожнині матки. Комп'ютерна та магнітно-резонансна томографія уточнює розміри новоутворень і виявляє наявність проростання в навколишні структури. Крім того, ці методики призначаються для диференціації міоми від злоякісних пухлин.
- Метрографія або гістеросальпінографія. Це рентгенографічне дослідження, що припускає внутриматочное введення контрастної речовини. Використовуються для визначення ступеня деформації маткової порожнини. Міоми рідко призводять до звуження маточного просвіту, виняток становлять дуже великі інстерціонно-субсерозні пухлини і множинні вузли.
- Біопсія. При необхідності лікар проводить лапароскопію і бере з миоматозного освіти зразок для гістологічного дослідження.
Лікування субсерозной міоми матки
Тактику терапії вибирає лікар, грунтуючись на розмірі пухлини. Найефективнішим методом лікування великих субсерозних утворень вважається операція з їх видалення. Для усунення невеликих міоматозних вузлів використовують консервативну терапію або емболізацію маткових артерій (ЕМА має на увазі перекриття судин за допомогою спеціального препарату, після чого пухлина гине протягом кількох годин). Іноді доктор вирішує проводити регулярний моніторинг росту новоутворення за допомогою УЗД, щоб відстежити динаміку поведінки міоми.
харчування
Неправильний, незбалансований раціон служить причиною серйозних порушень в роботі ендокринної системи та активного росту міоматозних утворень. Під час лікування жінці потрібно слідувати таким правилам харчування:
- необхідно відмовитися від смаженої, жирної, гострої їжі;
- важливо скоротити кількість уживаного м'яса;
- жінкам слід віддавати перевагу рослинним продуктам (зерновим, овочам, фруктам, ягодам, горіхів), що містить багато клітковини, яка нормалізує обмінні процеси;
- рекомендується ввести в меню соєві продукти, висівки - вони очищають організм від токсинів;
- щоб нормалізувати гормональний рівень, важливо регулярно вживати молочні продукти;
- слід частіше їсти морську жирну рибу, яка має протипухлинну дію.
Харчуватися при субсерозному миоматоз потрібно маленькими порціями і часто - це допоможе уникнути переїдання. Основою раціону повинні бути рекомендовані лікарем продукти. До них відносяться такі:
- насіння, горіхи;
- рослинні масла (кукурудзяна, оливкова, соняшникова, лляна);
- боби, злакові культури;
- овочі, фрукти, зелень, ягоди;
- кисломолочні продукти;
- риба (переважно морська), морепродукти;
- чорний хліб з додаванням висівок або борошна грубого помелу;
- ягідно-фруктовий компот або кисіль;
- якісний чорний або зелений чай, трав'яні відвари.
Дієта при субсерозной пухлини має на увазі вживання достатньої кількості води (при відсутності протипоказань до цього). Для дорослої людини середній добовий обсяг становить два літри. З раціону хворої жінки важливо виключити такі продукти:
- сало, жирне м'ясо;
- спреди, маргарин;
- твердий сир високої жирності, плавлені сири;
- копчення, ковбаси;
- обмежено - вершкове масло;
- здоба, випічка з пшеничного борошна вищого сорту;
- будь-які солодощі.
медикаментозна терапія
Миоматоз - гормонозависимая патологія, що супроводжується підвищеним рівнем прогестерону. Раніше вважалося, що утворення пухлини і її зростання обумовлене гіперестрогенеміі, тому застосовувалися засоби з ефектом зниження рівня естрогену в крові і підвищення кількості прогестерону. Проте, останні дослідження довели, що за зростання новоутворення відповідає прогестерон, а естрогеновий фактор практично не має значення для міоми.
При нормалізації прогестеронового фону у жінок починається регрес міоматозних вузлів, чим обумовлена популярність гормональної терапії при цьому захворюванні. Сучасна гінекологія застосовує для лікування субсерозной міоми такі гормональні засоби:
- Комбіновані оральні контрацептиви. Препарати типу етинілестрадіолу, дезогестрел або норгестрел допомагають усунути біль і кровотечі в нижній частині живота, але вони не сприяють зменшенню пухлин в товщі стінки матки.
- Агоністи гонадотропін-рилізинг-гормонів. Такі засоби сприяють настанню штучної менопаузи через пригнічення вироблення певних гормонів. При миоматоз використовуються ліки для уколів на основі Гозерелину, трипторелін, бусереліном, Нафарелін, Лейпрореліну. Незважаючи на підвищений ризик виникнення побічних ефектів, такі кошти є ефективними для зменшення вузлів на етапі підготовки до хірургічного лікування.
- Антіпрогестагени. При застосуванні лікарських препаратів цієї категорії (наприклад, міфепрістона) зменшується розмір новоутворення і знижується інтенсивність симптоматики. Таблетки виписують пацієнткам, яким належить хірургічне втручання.
- Антігонадотропіни. Ліки застосовують при неефективності інших засобів. Як правило, призначають таблетки на основі даназола. Антігонадотропіни не сприяють зменшенню вузлів і викликають ряд побічних реакцій, тому використовуються рідко.
- Антігестагени. Лікування такими препаратами, як Есмія, зупиняє ріст пухлини. Крім того, ліки цього виду впливають на функціонування гіпофіза. Як наслідок - медикаментозна терапія надає протизаплідний ефект у жінок репродуктивного віку. Таблетки впливають на міоматозні клітини, руйнуючи їх структуру. Завдяки цьому прогресування пухлини припиняється, а згодом вузли зменшуються. За допомогою антігестагенов можна, крім того, зупинити крововилив в середині циклу, пов'язане з наявністю новоутворення.
- Гестагени. Препарати блокують вироблення естрогену. Найчастіше застосовують представника цієї групи - засіб Норколут, яке є аналогом гормону прогестерону. Таблетки здатні призупинити розвиток вузлів, знизити втрату крові в критичні дні і скоротити товщину слизового шару матки. Крім цього, препарат нормалізує цикл і рівень гормонів жінки. Гестагени можуть призначатися для терапії інтрамуральної і субсерозной міом, гіперплазії ендометрію, внутрішнього ендометріозу, кровотеч.

Тривалість консервативного лікування становить три місяці, протягом яких жінка додатково дотримується дієти. Після завершення медикаментозної терапії хворий необхідно залишатися під наглядом лікаря для відстеження стану пухлини. Консервативне лікування, крім гормональних засобів, допускає прийом таких симптоматичних засобів:
- анальгетиків (при наявності больового синдрому);
- гемостатіков (при метроррагіях - маткових кровотечах поза менструацій);
- препаратів для скорочення матки;
- вітамінних, мінеральних комплексів (для підтримки імунітету);
- протизапальних засобів (призначаються при супутніх інфекційних захворюваннях);
- антианемічних препаратів (на основі заліза).
Оскільки медикаментозна, і особливо - гормональна терапія, рідко призводить до стійкого результату. При лікуванні гормонами ростуть і збільшуються вузли. В такому випадку потрібне проведення хірургічного втручання.
Оперативне втручання
Залежно від локалізації і розміру вузлів проводять різні види міомектомії - видалення пухлини із збереженням навколишнього її тканини. Крім того, лікар може призначити проведення емболізації маткових артерій, завдяки якій харчування пухлини буде припинено, внаслідок чого відбудеться відмирання новоутворення. Після такого втручання субсерозний вузол заміщується сполучною тканиною. Показаннями для оперативного лікування захворювання є:
- виникнення ознак малігнізації;
- швидке зростання освіти;
- збільшення матки до розміру, що перевищує обсяг органу на 12 тижні вагітності;
- стійкий больовий синдром;
- рясні кровотечі з матки.
Операцію проводять при великих розмірах вузла в тих випадках, коли пухлина росте на тонкій ніжці. Втручання може проводитися також при безплідді. До поширених інвазивні процедури лікування миоматоз відносяться:
- Висічення. Ця операція має на увазі видалення міоматозного вузла. Показаннями до процедури є великі розміри новоутворення, малігнізація процесу. Розріз роблять в області над лобком, після всі верстви розсікають пошарово і січуть новоутворення.
- Лапаротомія. Такой тип вмешательства показан при интерстициальных и глубоко погруженных опухолях. Кроме того, лапаротомию применяют, если у женщины диагностирована множественная миома матки с субсерозным узлом, спаечная болезнь, осложненное течение заболевания. Удаление новообразований происходит посредством вертикального или горизонтального разреза на внешней стенке брюшины.
- Гістеректомія. При опухоли очень больших размеров, сдавливающей смежные органы, и невозможности удалить узел женщине назначают эту операцию, которая подразумевает вместе с субсерозным новообразованием удаление матки. Гистерэктомию проводят лишь при наличии угрозы жизни пациентки.
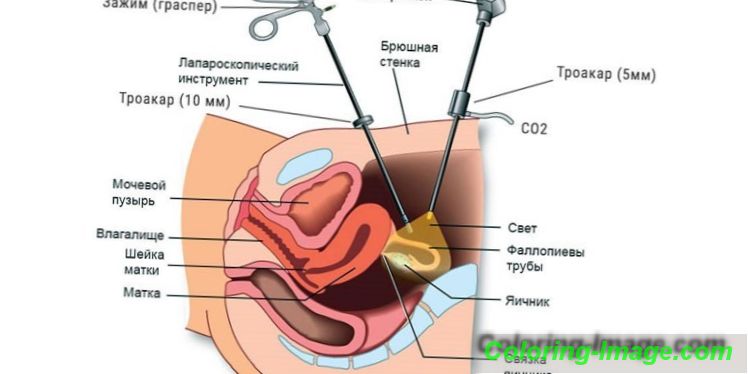
- Лапароскопія. Удаление доброкачественного образования, как правило, выполняют с помощью этой процедуры. Сквозь разрез на передней брюшной стенке вводят лапароскоп, после узел иссекают и достают из тела. Это малоинвазивная методика, после которой не остается значительных косметических дефектов – послеоперационных рубцов.
- Емболізація маткових артерій. ЭМА – эффективный и безопасный метод лечения субсерозной миомы. Технология подразумевает прекращение питания узла путем введения в маточные артерии эмбол – специальных шариков. С помощью методики достигают пожизненного эффекта, а рецидивы исключаются.
Альтернативным способом лечения новообразования является ФУЗ-абляция – процедура, предполагающая воздействие ультразвуковых волн на миому матки. Эффективность методики высока лишь при терапии патологии с небольшими одиночными узлами.
Народні засоби
Нетрадиционная медицина обладает огромным количеством рецептов, с помощью которых можно снизить выраженность симптоматики миоматоза и приостановить рост опухоли. Тем не менее, такие средства допускается применять лишь в качестве дополнительного метода комплексной терапии и после консультации лечащего врача. К числу самых эффективных народных средств относятся:
- Картопляний сік. Обладает ранозаживляющим, спазмолитическим, противовоспалительным, иммуностимулирующим действием, кроме того, он стабилизирует обмен веществ и водно-солевой баланс. Принимать нужно свежий сок в количестве 2-3 ст. л. перед каждым приемом еды в течение 3 недель.
- Боровая матка. Настой травы помогает устранить многие гинекологические проблемы, включая субсерозный миоматоз. Боровая матка устраняет болезненность, замедляет рост новообразования, может полностью остановить этот процесс. Чтобы приготовить настойку, 50 г травы заливают 500 мл водки и настаивают средство 3 недели в темном месте. Принимают лекарство по 30-40 капель трижды за сутки перед приемом пищи (за полчаса). Терапию начинают на 4 день месячных и продолжают три недели. После курса необходимо сделать перерыв до следующих месячных.
- Пиявки. В слюне этих червей содержатся ферменты и биоактивные вещества, которые способствуют восстановлению нормального уровня гормонов в женском организме. Кроме этого, гирудотерапия способствует разжижению крови, укреплению иммунитета, снятию воспалительных процессов, устранению застойных явлений в сосудах малого таза. Количество процедур, их продолжительность и место постановки пиявок определяет врач.
профілактика
Чтобы избежать развития опасных осложнений и предотвратить возникновение необходимости в оперативном вмешательстве, каждой женщине следует проходить осмотр у гинеколога хотя бы раз в год (оптимально – каждые 6 месяцев). Кроме того, чтобы снизить риск появления субсерозного миоматоза, важно придерживаться таких правил:
- иметь регулярную половую жизнь;
- обеспечивать тело физическими нагрузками;
- сбалансировать рацион питания, включить в меню большое количество свежих плодов;
- принимать витамины, поддерживающие гормональное равновесие;
- использовать подобранные врачом комбинированные оральные контрацептивы.