Роль підшлункової залози в організмі людини дуже велика: вона бере участь у регуляції енергетичного обміну, забезпечує травлення, допомагає перетравленню білків, регулює рівень глюкози та бере участь в інших важливих процесах організму. Запалення підшлункової залози (або панкреатит) небезпечне ускладненнями, які можуть призвести до виникнення цукрового діабету або навіть некрозу тканин підшлункової залози.
Симптоми та ознаки запалення підшлункової залози
Розташована заліза позаду шлунка і поблизу жовчного міхура, тому якщо він болить, то хвороба поширюється і на підшлункову. На початку розвитку запалення ознаки та симптоми панкреатиту стандартні:
- переясувальний характер болю;
- пекучі болі в районі нижніх стегон з боку спини;
- зниження апетиту;
- підвищений блювотний рефлекс;
- при нахилі вперед болі знижуються;
- іноді характерне підвищення температури.
Хворі нерідко плутають панкреатит з остеохондрозом, пієлонефритом і навіть з лишаєм, що оперізує. Але досвідчений лікар швидко визначає запалення підшлункової залози, оскільки початок хвороби завжди проходить із гострим болем. Визначити, що болить не хребет, легко за допомогою пальпації: при остеохондрозі або пієлонефриті постукування у хворобливій ділянці відчутні, а при панкреатиті – ні.
Гостра форма
Гостра форма панкреатиту піддається лікуванню в стаціонарі, причому лікарі повинні «заспокоїти» підшлункову залозу швидко, інакше захворювання загрожує перейти в некроз (відмирання тканин) та летальний кінець для пацієнта.Тому при перших болях у надчеревній ділянці або при запаленні підребер'я слід терміново звертатися до лікаря. Гостро захворювання залози призводить до смертності в 15% випадків через несвоєчасне звернення до фахівця. Основні ознаки гострого запалення підшлункової:
- тахікардія;
- блювота;
- гострий біль навколо пупка;
- підвищення температури;
- пронос.

Хронічна
Якщо гострий панкреатит виникає на тлі активації ферментів підшлункової залози, то хронічна його форма формується різними захворюваннями шлунково-кишкового тракту, наприклад, жовчнокам'яною хворобою, холециститом або гепатитом. Ознаки хронічного захворювання:
- огида до жирної їжі;
- біль у підребер'ї при фізичних навантаженнях;
- порушення стільця;
- різка втрата маси тіла;
- втрата апетиту.
Залежно від симптомів, лікарі виділяють кілька форм хронічного захворювання підшлункової залози: безсимптомна, больова, рецидивна та псевдопухлинна. При першій формі пацієнт не підозрює про захворювання, при больовому – відчуває періодичні болі під ребрами, а при рецидивах больові відчуття виявляються, але після курсу лікування зникають. Псевдопухлинна форма запалення підшлункової відбувається тоді, коли її головка збільшується, заростаючи фіброзною тканиною.
Локалізація запального процесу
Якщо підшлункова залоза запалюється, то болі бувають різні: ниючі, ріжучі, колючі, з конкретною локалізацією, наприклад, під правим ребром, або взагалі без локалізації по всій черевній порожнині, у спині чи паху. Тип цього болю безпосередньо залежить від того, яка частина залози запалена: тіло, голівка чи хвіст.Коли локалізація болю розмита, лікарі частіше говорять про повне захворювання органу.
Нийкий біль у середній частині черевної порожнини вказує на те, що запалене тіло підшлункової, якщо біль відчутний у правому боці - запалена головка залози, а якщо в лівому - хвіст. Наявність останніх двох випадків набагато гірша, адже в цих частинах формується об'ємна освіта (пухлина).-
Захворювання підшлункової залозиУ головці підшлункової залози
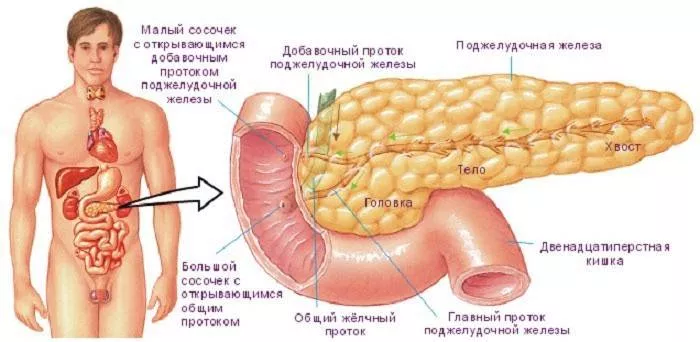
Загальна зміна розмірів підшлункової залози набагато безпечніша, ніж збільшення її будь-якої частини. Головка залози має особливу форму та своєрідну будову: вона розташовується у дорослої людини на рівні перших двох хребців, а у новонародженого немовляти трохи вище. У зрілому віці нормальний розмір головки підшлункової залози повинен досягати до 35 мм, а якщо вона менша або більша за розміром, то це вважається патологією.
Об'ємне утворення головки підшлункової зазвичай виявляється під час УЗД черевної порожнини і вважається небезпечним захворюванням.Воно буває доброякісним чи недоброякісним, що потребує негайного видалення. Таке захворювання нерідко трапляється у людей після 60 років. Навіть візуально досвідчений лікар визначає перші ознаки запалення головки залози: зміна кольору шкіри та фарбування білків очей у жовтий колір. Лікування цієї форми захворювання відбувається в умовах стаціонару.
У хвості
Хвост підшлункової залози має загнуту вгору грушоподібну форму і впритул підходить до селезінки. У дорослої здорової людини оптимальна ширина хвоста органу становить 20-30 мм, а довжину має близько 15 см. Сильна патологія хвоста залози - це його розширення або ущільнення, на тлі якого розвивається непрохідність селезінкової вени або підниркової форми.Пухлина у хвості залози проявляється рідко: близько четвертої частини всіх захворювань ШКТ. Але якщо її діагностують, то нерідко пухлина відразу злоякісна і майже не піддається лікуванню, тому що виявляється пізно, коли досягає значних розмірів.При оперуванні новоутворення у хвості підшлункової залози лікарям нерідко доводиться видаляти й прилеглі органи.
Причини захворювання
У більшості випадків причини захворювання підшлункової залози пов'язані зі спиртними напоями. Причому немає значення, що було випито напередодні: дорога горілка або домашнє вино. Люди звикли думати, що алкоголь дає основне навантаження на печінку, що призводить до цирозу, але вона до певного моменту справляється зі спиртами за допомогою своїх ферментів. У підшлункової залози таких білків зовсім немає, тому спирти б'ють відразу по органу, який не здатний захиститися.
Також причинами запалення органу прийнято вважати такі фактори:
- Захворювання жовчовивідних шляхів. При закиданні жовчі в підшлункову залозу відбувається накопичення особливих речовин, які активують власні ферменти залози, утворюючи набряк тканин, ураження кровоносних судин та різні крововиливи.Якщо не брати до уваги алкогольний панкреатит, то така форма запалення становить 70% від усіх захворювань залози.
- Освіта каменю або піску. У протоці підшлункової залози під впливом неправильного харчування нерідко утворюються камені, які при виході перекривають протоку, викликаючи запальні процеси «підшлунки».
- Захворювання дванадцятипалої кишки або шлунка. Виразка шлунка, гастрит або будь-яке інше запалення шлунково-кишкового тракту сприяють викиду в протоки підшлункової залози необробленого кишкового вмісту, що призводить до загострення панкреатиту.
- Гіпертонія, цукровий діабет, атеросклероз, вагітність. У цих випадках відбувається порушення нормального кровообігу, обмежуючи харчування підшлункової, розвиваючи запалення. Хімічні або харчові отруєння. При отруєннях лугами, кислотами, токсинами, інтоксикації або глистової інвазії активуються ферменти підшлункової, що нерідко призводить до панкреатиту.
- Неконтрольований прийом лікарських препаратів. Деякі лікарські препарати активують ферменти залози, тому приймати їх потрібно суворо під наглядом лікаря.
- Переїдання. Якщо в організмі порушується жировий обмін при схильності до переїдання, ризик виникнення панкреатиту підвищується в рази. Особливо, якщо людина зловживає смаженою, жирною та гострою їжею.
- Поранення чи травми живота. При ранах, тупих травмах або невдалих хірургічних втручаннях на органах шлунково-кишкового тракту підвищується ризик розвитку гострого запалення органу.
- Інфекції. Хронічні гепатити, вітряна віспа, печінкова недостатність, тонзиліт, свинка, гнійні процеси в черевній порожнині, сепсис кишечника або дизентерія підвищують ризик захворювання на панкреатит.
- Генетика. Генетичні порушення нерідко викликають запалення підшлункової у дитини відразу після народження.

Методи зняття запалення та лікування панкреатиту
При будь-якому болю в шлунково-кишковому тракті краще відразу звернутися до лікаря. Лікування панкреатиту зазвичай відбувається в умовах стаціонару. Лікарі у гострий період знеболюють підшлункову залозу, пригнічуючи її секреторні функції. Також вони знімають лікарськими препаратами спазм вивідних потоків і призначають прийом антибіотиків широкого спектра дії, щоб запобігти запальним змінам або вториним ускладненням. Якщо ускладнення в підшлунковій залозі серйозні, застосовують хірургічне втручання.
Загострення хронічного захворювання лікується в амбулаторних умовах. Пацієнту призначається дієта, що термічно щадить, зі стравами, приготованими на пару. Правильне харчування поєднується із прийомом лікарських препаратів, які блокують активні ферменти залози. При сильному загостренні запалення «підшлунки» також призначаються знеболювальні, спазмолітичні, ферментні ліки та вітаміни.
Як лікувати травами та народними засобами
Древній та ефективний метод лікування – трав'яна терапія. Крім правильної дієти при панкреатиті і відмови від смажених, жирних і гострих страв, щоб зняти в підшлунковій залозі гостре запалення, потрібно пити жовчогінні трави. Для цього слід взяти по 10 г сухих трав:
- чистотілу;
- кукурудзяний рилець;
- плодів анісу;
- кореня кульбаби;
- триколірної фіалки;
- пташиного горця.
Все подрібнити, перемішати, залити ½ л окропу і проварити 3 хвилини. Після охолодження відвар слід пити при загостренні захворювання по три рази на день до їди два тижні поспіль. Потім потрібно приготувати напій з наступних трав:
- кріп, м'ята перцева по 30 г;
- квіти безсмертника, плоди глоду по 20 г;
- квіти ромашки 10 г.

Лікарські препарати
Медикаменти насамперед усувають первинну причину запального процесу в підшлунковій залозі, а також:
- відновлюють травну функцію;
- купують больовий синдром;
- компенсують ендокринну недостатність.
Які аналізи необхідні
При підозрі на запалення підшлункової залози пацієнт прямує на комплексне обстеження. Йому призначають:
- узі черевної порожнини;
- оглядовий знімок рентген дослідження;
- комп'ютерну, магнітно-резонансну томографію;
- лапаротомію.
Якщо лікар поставив діагноз панкреатит, то потрібно постійно контролювати стан підшлункової залози, тому регулярно знадобиться проходити такі лабораторні дослідження (аналізи):
- загальний клінічний крові;
- біохімічний крові;
- сечі, калу;
- слини.
Як зняти напад болю у дитини
У домашніх умовах знімати напад гострого панкреатиту у дитини лікарі настійно не рекомендують.З будь-якими симптомами захворювання потрібно малюка везти до стаціонару. Але в житті існують різні ситуації, наприклад, недоступна медична допомога. У таких ситуаціях гострий біль у підшлунковій залозі варто спробувати зняти самостійно, а потім обов'язково відправити дитину до найближчого медичного закладу. Для цього потрібно:
- Суворе голодування.
- Повний спокій тіла.
- Кожні 30 хвилин давати дитині ¼ склянки води.
- Не можна давати такі лікарські препарати, як креон або панзинорм, а також будь-які інші ферменти, що містять, щоб не посилити ситуацію.
- Краще по можливості зробити ін'єкцію папаверину (2 мл) або замінити його на шпою.
- Бульбашка з льодом прикласти з боку спини на область підшлункової залози.
- Дитину посадити, нахиливши вперед тулуб.
Харчування та дієта
Незалежно від форми захворювання, для лікування запалення підшлункової залози необхідно дотримуватися суворого режиму харчування. При загостренні захворювання у перші два дні вживати будь-яку їжу не можна. Дозволяється тільки відвар шипшини, мінеральна вода без газу або неміцний і несолодкий чай. Слід обов'язково виключити з раціону при загостренні захворювання:
- алкоголь;
- спеції, приправи;
- жирне, смажене;
- ковбаси, копченості;
- соління, консерви;
- кондитерські вироби, шоколад, кислі соки.
Які продукти можна
Якщо запалення підшлункової залози хронічне, то лікарі дозволяють такі продукти:
- Молокопродукти: некислий сир, кисле молоко, кефір.
- Нежирні сорти риби: щука, лящ, судак.
- М'ясні продукти у вигляді пюре, котлет, суфле з кролика, телятини, яловичини, індички або курки.
- Відварені перетерті овочі.
- Сухарі або сухий пшеничний хліб.
- Омлет із яєць, приготовлений на пару.
- Крупяні, курячі, вермишелеві або овочеві супи.
- Масла: рафінована соняшникова, оливкова, вершкове.
- Макаронні вироби, крупи в перетертому вигляді.
- Солодкі желе, киселі, компоти.
- Печені груші, яблука.
- Відвар пшеничних висівок, неміцний чай, відвар шипшини, мінеральна вода без газу.

Меню-
Якщо підшлункова залоза запалилася, можете скористатися зразковою дієтою, описаною нижче. Меню розраховано для 1 особи на 2 дні:
День перший
- Сніданок 1: картопляне пюре 100 г , 2 сухарики, мінеральна вода.
- Сніданок 2: омлет на пару з 2 яєць, 2 котлети парових, 1 пшеничний сухар, нежирне молоко 200 мл.
- Обід: курячий суп 200 мл, відварена риба 100 г, відварні кабачки 100 г, 1 сухар, родзинки родзинок 30 г, томатний сік 200 мл.
- Полудень: фруктовий кисіль 200 мл, мінеральна вода без газу.
- Вечеря: вівсянка 150 г, 1 котлета парова, морквяне пюре 100 г, 1 сухар, чай з молоком 200 мл.
День другий
- Сніданок 1: відварена яловичина 100 г, вівсянка 150 г, 1 сухар, мінеральна вода.
- Сніданок 2: яблучне пюре 100 г, сирний пудинг 100 г, 1 сухар, 200 мл чаю.
- Обід: овочевий суп 250 мл, 2 рибні котлети на пару, гарбузова каша 100 г, сир 100 г, 1 сухар, чай.
- Полудень: морквяне пюре 150 г, фрикадельки 100 г, яблучне пюре 100 г, йогурт 100 г.
- Вечеря: картопляне пюре 150 г, м'ясний рулет 150 г, сирний пудинг 100 г, 1 сухар, фруктовий кисіль 100 мл, чай.